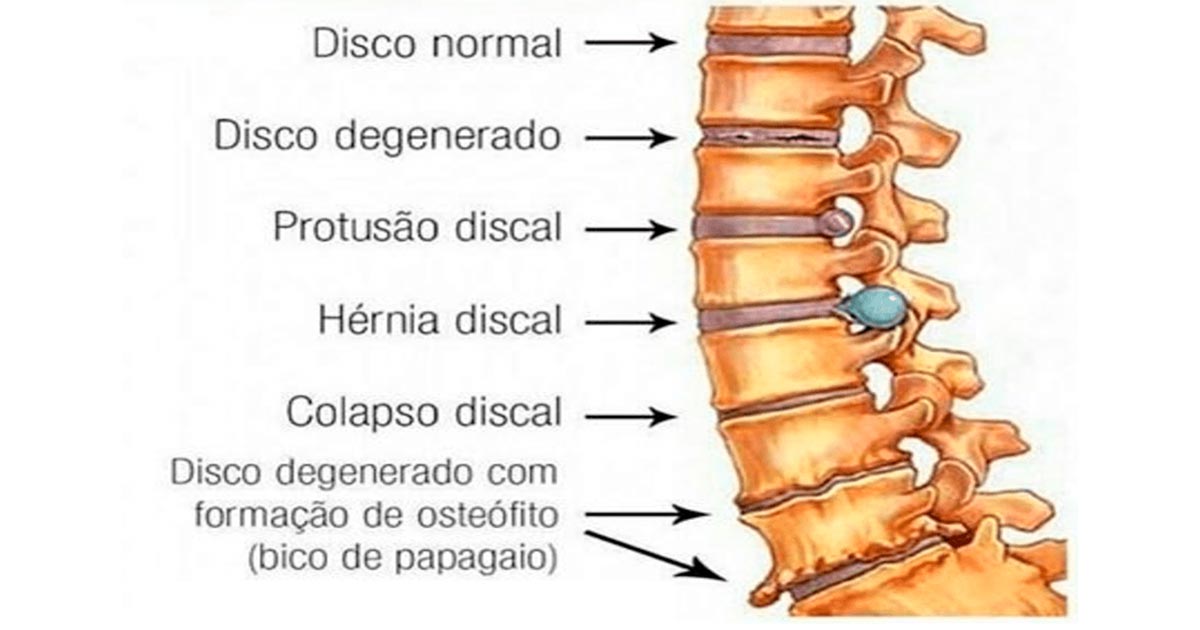
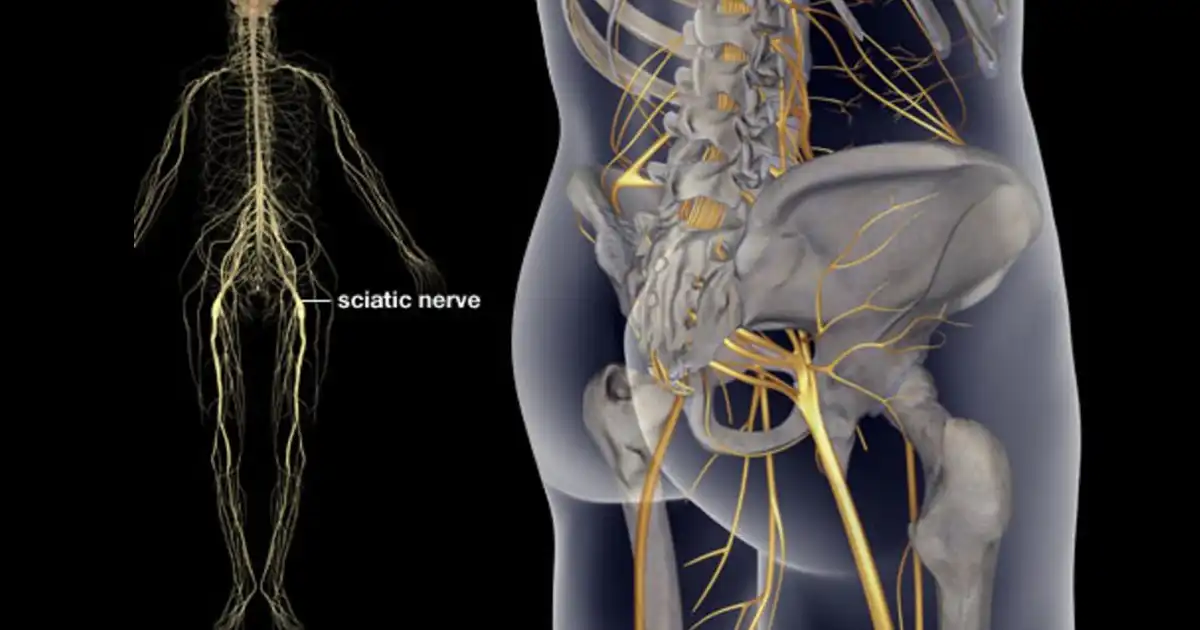
Porque temos dor crónica?
Se eu lhe disser que apenas 38% da dor crónica (com mais de 3 meses) tem origem numa lesão física, acredita em mim?
Não precisa, porque os dados são da PainAustralia, uma organização australiana que tem como principal objectivo o estudo da dor. Em 2019, chegaram à conclusão que a dor crónica tinha como causas:
- Lesão (38%);
- Desconhecida (31%);
- Musculoesquelética (24%): uma categoria vaga dominada por artrite, doenças reumáticas e dores de cabeça;
- Outras (7%): principalmente cancro e dor abdominal.
Se quisermos aprofundar esta lista, podemos encontrar dezenas de possíveis causas para a dor crónica. Vamos começar?
Sensitização
A própria dor geralmente modifica a maneira como o sistema nervoso central processa a dor. A pessoa fica mais sensível e sente mais dor com um estímulo mais pequeno. Isso é chamado de “sensibilização central”. Utentes sensibilizados não são apenas mais sensíveis a coisas que deveriam doer, mas também ao toque e pressão comuns. Essa dor também “ecoa”, desaparecendo mais lentamente do que seria expectável. A sensibilização pode afetar os nossos intestinos mais do que pele, músculos e articulações. A sensibilização visceral pode ser causada por stress, que está intimamente ligado à dor abdominal;
Amplificação Psicológica
Não é a dor que está “na sua cabeça”, mas a dor que é seriamente “agravada pela sua cabeça”. Por vezes, o cérebro amplifica substancialmente a dor como consequência do stress, ansiedade e medo. Como uma úlcera, pode haver um problema físico, mas também sensível ao seu estado emocional;
Psicossomática
Esta é a dor que está totalmente “na cabeça”. É pouco comum, mas existe. Na maior parte dos casos, há uma causa, mas ainda não foi encontrada;
Dor Referida
Qualquer coisa que nos magoe dentro do corpo – qualquer coisa mais profunda do que a pele – é mais difícil para o cérebro localizar. Isso acontece porque não temos terminações nervosas suficientes e, em parte, porque o sistema nervoso não é perfeito e os sinais literalmente ficam “trocados” (Teoria da Convergência-Projecção). O resultado prático é que a dor interna pode ser sentida noutra zona completamente diferente.
Alterações genéticas
Também podem alterar a percepção da dor, tanto para mais ou para menos. Alguns casos de dor crónica podem ser parcial ou totalmente causados por um defeito genético.
Dei cinco exemplos, mas existem dezenas de causas que, isoladamente ou em conjunto, alteram a nossa percepção da dor. A Neuroinflamação é uma das mais importantes. É o principal mecanismo biológico para aquela sensação de fadiga e fragilidade associada a estar doente – uma sensação que o faz não querer fazer nada. Este “comportamento doentio” ocorre em todos os animais como uma resposta normal a ameaças à sua saúde geral.
Em humanos, também pode ser desencadeado por ameaças à saúde, como stress crónico severo. Parece acompanhar todas as doenças crónicas graves e traumas, mas também pode ocorrer sem qualquer ameaça conhecida ao sistema e, portanto, pode estar presente em muitos casos de dor crónica sem explicação médica. Uma vez presente, também pode persistir mesmo sem uma ameaça contínua. Neste cenário, você continuaria a sentir-se mal, mesmo depois de o problema original estar resolvido.
Já ouviu dizer que a solidão mata? O isolamento social não desejado é um importante supressor geral de saúde, tal como a privação de sono ou o tabaco. Não provoca dor directamente, mas agrava os sintomas que já temos.
O que podemos concluir?
A dor é muito mais do que um problema físico. É biopsicossocial. Em cada uma destas três dimensões (biológica, psicológica e social) há um universo por explorar. Se abordarmos a postura por este ponto de vista, percebemos porque é que é redutor a tentativa de falar de postura e dor como causa e efeito. No entanto, a melhor conclusão é a seguinte:
A postura pode não causar dor, mas melhorar a postura pode ajudar a diminuir a dor.
Referências Bibliográficas
Melzack R. Pain and the neuromatrix in the brain. J Dent Educ. 2001 Dec;65(12):1378–82. PubMed #11780656
Khoury S, Piltonen MH, Ton AT, et al. A functional substitution in the L-aromatic amino acid decarboxylase enzyme worsens somatic symptoms via a serotonergic pathway. Ann Neurol. 2019 Jun. PubMed #31177555
Lyon P, Cohen M, Quintner J. An evolutionary stress-response hypothesis for chronic widespread pain (fibromyalgia syndrome). Pain Med. 2011 Aug;12(8):1167–78. PubMed #21692974
Albrecht DS, Forsberg A, Sandström A, et al. Brain glial activation in fibromyalgia – A multi-site positron emission tomography investigation. Brain Behav Immun. 2019 Jan;75:72–83. PubMed #30223011
Sapolsky RM. Why Zebras Don’t Get Ulcers. 3rd ed ed. New York: Times Books; 2004. p. 164