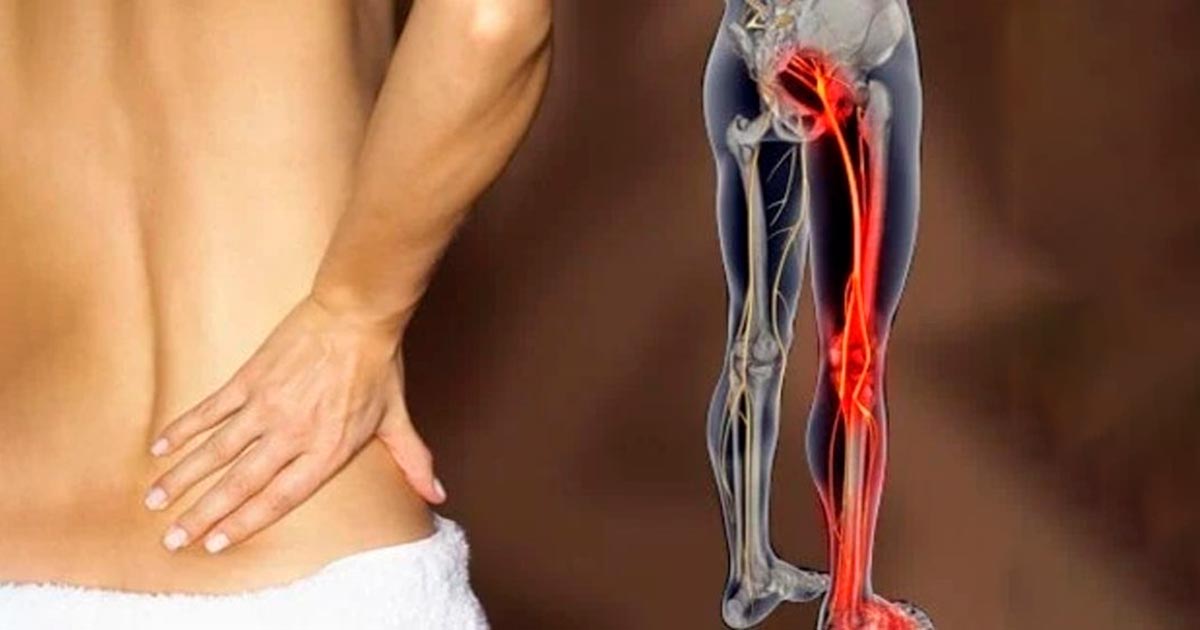
Tem dores nas costas mas não aparece nada nos exames? A diferença entre lesão estrutural e lesão funcional
Lesão estrutural é quando tem uma rotura muscular. Lesão funcional é quando o músculo está bem, mas não funciona bem, seja por falta de força, mobilidade, ou outro problema.
Há uma grande diferença entre problemas estruturais como hérnia discal ou rotura de ligamento e problemas funcionais como dor, perda de mobilidade e perda de função geral.
Nem todos os problemas estruturais causam alterações funcionais. Da mesma forma, nem todos os problemas funcionais são causados por questões estruturais.
Porque é importante perceber a diferença? Porque vai determinar a que especialidade precisa de ir para que a sua lesão seja diagnosticada e tratada. Se tiver uma lesão estrutural, o primeiro passo é ir a um médico. Se for funcional, o fisioterapeuta é a melhor opção.
Lesão Muscular Estrutural
Ocorre quando danifica a estrutura de um músculo, como numa rotura muscular. De acordo com a declaração de consenso de Munique, uma lesão muscular estrutural é qualquer lesão muscular que apareça numa ressonância magnética.
Um problema estrutural que causa uma limitação funcional necessita de uma correção estrutural. Caso se trate de uma rotura muscular total, um cirurgião ortopédico é a melhor opção nestes casos.
Exemplos de Lesões Estruturais
Define-se lesão estrutural quando o local da lesão é também o local de origem da dor musculo-esquelética, como por exemplo:
- Lesões musculares
- Ruptura do tecido conjuntivo
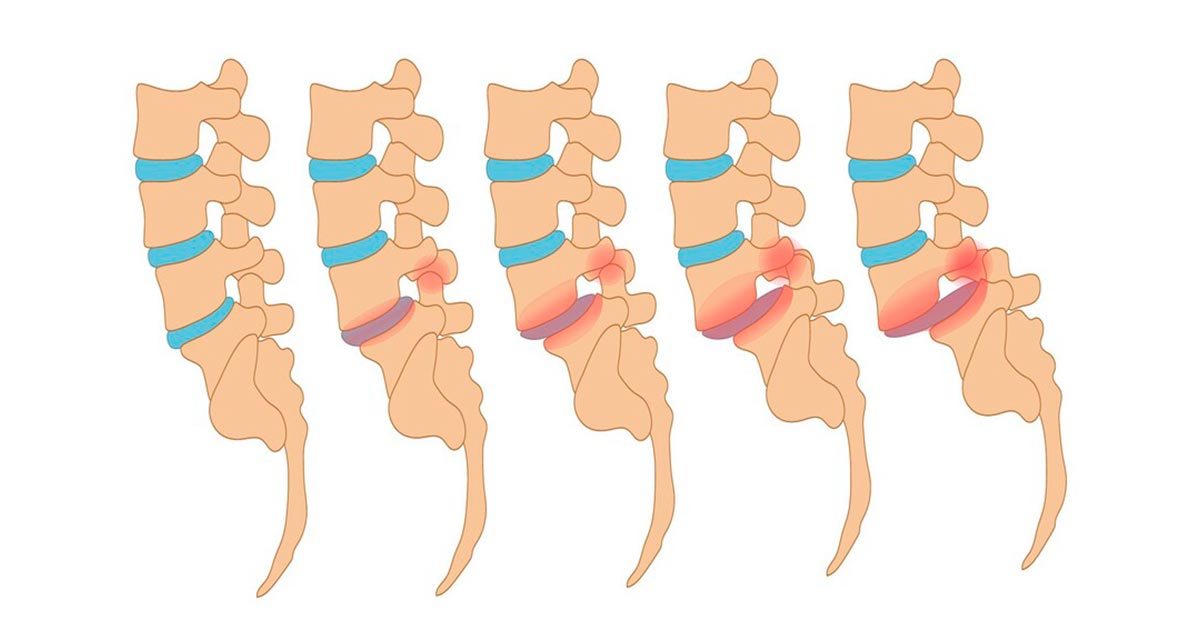
- Degeneração do disco
- Lesões dos adutores do quadril
- Lesões de isquiotibiais
- Lesão da junção musculotendinosa
Existem 2 tipos de lesões musculares induzidas pelo exercício:
- Dor muscular de início tardio
- Dor induzida por fadiga muscular
Lesão Muscular Funcional
Ocorre quando a zona afetada não apresenta lesão de tecidos (músculos ou ligamentos), mas a dor existe e agrava certos movimentos. Aqui, é importante avaliar não só a zona onde dói, como as regiões à volta e, em casos crónicos, até avaliar o corpo todo, para encontrar a principal causa.
Por exemplo, a dor no joelho é sempre um problema no joelho? Se o pé tiver falta de mobilidade ou força, ou mesmo a anca, então o joelho terá um stress adicional. Muito stress ao longo do tempo leva a dor de uso excessivo. Por outras palavras, usar mal e/ou em demasia uma zona do corpo vai, eventualmente, provocar sintomas desagradáveis.
Outro exemplo é a coluna. A maioria das pessoas queixa-se do fundo das costas ou do pescoço. Com base na minha experiência, muitas destas queixas são consequência de excesso de mobilidade nestas zonas, que compensam a falta de mobilidade na zona dorsal (que recebe as costelas).
A falta de força e resistência muscular é também uma das causas mais frequentes de dores musculares na coluna, tendo em conta o estilo de vida sedentário que a maioria das pessoas tem.
A maioria das pessoas que eu atendo por problemas na coluna enquadram-se neste perfil. Têm dores, fizeram exames mas não acusou nada que possa justificar as suas queixas. O problema não é a integridade dos músculos e ligamentos, mas sim a forma como se mexem, quanto se mexem e a (falta de) força que têm.
Exemplos de Lesões Funcionais
Define-se lesão funcional quando a área afetada causa dor ou outros sintomas noutra parte do corpo para além da área lesada, como por exemplo:
- Dor
- Diminuição da amplitude de movimento
- Perda de mobilidade
- Fraqueza muscular
- Dor lombar devido a um problema nas pernas
- Dor lombar ou cervical por disfunção na zona dorsal
- Dores de cabeça devido à tensão muscular no pescoço
- Inchaço (edema)
- Síndrome de dor miofascial
Como tratar uma lesão funcional?
O tratamento das limitações funcionais começa com o diagnóstico da principal causa.
Primeiro, um médico verifica se há danos musculares com recurso ao historial clínico e exames, tais como radiografia, ecografia, TAC ou ressonância magnética.
O repouso absoluto é cada vez menos aconselhado nas lesões musculares. No entanto, é aconselhável reduzir o esforço físico durante os primeiros 3-7 dias, permitindo que o tecido cicatricial ganhe força.
Depois disso, a mobilização é recomendada para que o músculo não atrofie e o tempo de recuperação não diminua. O movimento regular na forma de cardio leve e ativação muscular ligeira é necessário para manter o fluxo sanguíneo forte e acelerar o processo de cicatrização.
Segundo os estudos científicos mais recentes, o gelo não acrescenta nada de positivo neste tipo de lesão.
Se passaram 4/5 dias e continua com a mesma intensidade de dor que tinha nos primeiros dois dias após a lesão, consulte um médico ou um fisioterapeuta.
Bibliografia
- Mueller-Wohlfahrt, H. W., Haensel, L., Mithoefer, K., Ekstrand, J., English, B., McNally, S., … & Blottner, D. (2013). Terminology and classification of muscle injuries in sport: the Munich consensus statement. British journal of sports medicine, 47(6), 342-350. Full text: https://bjsm.bmj.com/content/47/6/342
- Salehi, A., Hashemi, N., Imanieh, M. H., & Saber, M. (2015). Chiropractic: is it efficient in treatment of diseases? Review of systematic reviews. International journal of community based nursing and midwifery, 3(4), 244. Full text: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4591574/
- Akseki, D., Pinar, H., Bozkurt, M., Yaldiz, K., & Arag, S. (1999). The distal fascicle of the anterior inferior tibiofibular ligament as a cause of anterolateral ankle impingement: results of arthroscopic resection. Acta orthopaedica Scandinavica, 70(5), 478-482. Full text: https://www.tandfonline.com/doi/pdf/10.3109/17453679909000984
- Steffen, K., Myklebust, G., Andersen, T. E., Holme, I., & Bahr, R. (2008). Self-reported injury history and lower limb function as risk factors for injuries in female youth soccer. Am j sports med, 36(4), 700-708. Abstract: https://journals.sagepub.com/doi/full/10.1177/0363546507311598
- Guermazi, A., Roemer, F. W., Robinson, P., Tol, J. L., Regatte, R. R., & Crema, M. D. (2017). Imaging of muscle injuries in sports medicine: sports imaging series. Radiology, 282(3), 646-663. Full text: https://pubs.rsna.org/doi/full/10.1148/radiol.2017160267
- Gregory, N. S., & Sluka, K. A. (2014). Anatomical and physiological factors contributing to chronic muscle pain. In Behavioral Neurobiology of Chronic Pain (pp. 327-348). Springer, Berlin, Heidelberg. Full text: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4294469/
- Baoge, L., Van Den Steen, E. L. K. E., Rimbaut, S., Philips, N., Witvrouw, E., Almqvist, K. F., … & Vanden Bossche, L. C. (2012). Treatment of skeletal muscle injury: a review. ISRN orthopedics, 2012. Full text: https://www.hindawi.com/journals/isrn/2012/689012/